肩関節が屈曲90°から上がらない原因 — 解剖学的・運動学的に詳しく解説
肩を前に上げて(屈曲)90°を超えない・超えにくい症例は臨床で非常に頻繁に遭遇します。
なぜ90°で“止まる”のか——痛み?筋力不足?あるいは関節の構造的制限?
本記事では「解剖学的」「運動学的(キネマティクス)」の観点から原因を体系的に整理し、評価ポイントと臨床的アプローチ(評価法・リハビリの指針)まで臨床で使える形でまとめます。
目次
- 正常な肩屈曲のメカニズム(要点)
- 「90°で止まる」場合に考える構造別・機能別の原因(一覧)
- 各原因の詳細解説(解剖・運動学)
- 臨床での評価フロー(簡潔)
- 治療・リハビリのポイント(段階的アプローチ+具体的エクササイズ例)
- まとめ(臨床的示唆)
1. 正常な肩屈曲のメカニズム(要点)
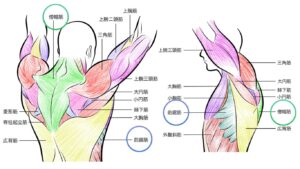
- 肩の屈曲は肩甲上腕関節(glenohumeral; GH)と肩甲胸郭関節(scapulothoracic; ST)の協調運動で成立する。
- 一般に肩屈曲の可動域は0〜180°。典型的な肩甲上腕リズム(scapulohumeral rhythm)はおおむね2:1(GH:ST)。つまり最後まで上げるにはGHが約120°、STが約60°の寄与が必要(ただし個人差あり)。
- 筋肉の主働筋:前三角筋(anterior deltoid)、大胸筋(上部)、烏口腕筋(coracobrachialis)、上肢の補助として棘上筋(supraspinatus)や肩甲骨の上方回旋筋(上・下僧帽筋、前鋸筋)**が重要。
- 正常な上方挙上には肩甲骨の上方回旋と胸郭との協調が不可欠。
2. 「90°で止まる」場合に考える原因(一覧)
大きく分類すると 構造的(関節・骨)、軟部組織(筋・腱・靭帯・被膜)、神経・疼痛原因、運動連鎖(姿勢・肩甲骨運動) の4つ。主なものを列挙します。
構造的
- 肩関節(GH)変形性関節症、鎖骨肩峰(AC)関節障害(変形性関節症)
軟部組織
- アドヒーシブ・カプスル炎(凍結肩/adhesive capsulitis)
- 肩峰下インピンジメント(腱板周囲炎・滑液包炎)
- 回旋筋腱板断裂(特に大きな断裂で挙上不能)
- 関節包・靭帯の拘縮(前・下・後側の制限)
神経・筋力
- 棘上筋/前三角筋の筋力低下(部分断裂、神経障害)
- 腋窩神経損傷(deltoid麻痺)
- 長胸神経障害による前鋸筋麻痺(肩甲骨の上方回旋障害)
運動連鎖・姿勢
- 肩甲骨の上方回旋不足(肩甲帯固定)—胸郭硬直、過度の胸椎後彎(円背)
- 腰・体幹経由の連鎖障害(代償が取れない)
その他
- 神経根障害(頸椎由来の痛み・しびれで挙上回避)
- 痛み性回避・心理的要因
3. 各原因の解剖学的・運動学的な詳細解説
A. 肩甲上腕リズムの破綻(肩甲骨が上がらない)
解剖/運動学:上方回旋を担う筋は上部・下部僧帽筋・前鋸筋。これらが機能不全(筋力低下、神経障害、筋拘縮)だと肩甲骨が回旋せず、GHの寄与だけでは屈曲は120°に達しない。結果、90°前後で止まることが多い。
臨床的示唆:肩甲骨を観察すると翼状(winging)や回旋不足がある。前鋸筋低下=長胸神経障害を考慮。
B. 回旋筋腱板(rotator cuff)障害・断裂
解剖/運動学:棘上筋はGHの安定化と初期挙上(外転)を補助する。大きな腱板断裂や疼痛性機能低下があると、挙上始動や途中での安定が失われ、屈曲・挙上が阻害される。
臨床的示唆:疼痛に伴う筋抑制・抵抗テストでの筋力低下や特定の腱板テスト陽性。
C. 前三角筋・腋窩神経障害
解剖/運動学:前三角筋は屈曲の主働筋。腋窩神経損傷(肩の外傷・圧迫など)で三角筋麻痺が生じると自動屈曲が著しく低下し、90°付近まででも挙上困難になる。
臨床的示唆:筋萎縮、肩外側の感覚低下、等尺性テストでの大きな麻痺。
D. アドヒーシブ・カプスル炎(凍結肩)
解剖/運動学:関節包(特に前上方・下方の被膜)が線維化し可動域が広く制限される。典型的には外旋の制限が突出するが、前方屈曲・外転も全般に制限されることが多い。90°で強い抵抗や痛みが出ることがある。
臨床的示唆:受動・能動ともに制限。夜間痛・徐々に進行する経過。
E. 肩峰下インピンジメント(サブアクロミアル領域)
解剖/運動学:肩峰下腔(腱板・滑液包・上腕骨大結節)が屈曲の中間域(約60〜120°)で圧迫されると疼痛性の運動回避が起こる。痛みのために90°で動作が止まることがある。
臨床的示唆:Neerテスト、Hawkinsテスト陽性。夜間の疼痛・前外側部痛。
F. AC関節障害・胸鎖関節
解剖/運動学:AC関節は肩の終末域(高挙上)で重要。AC関節炎や関節面の変形は屈曲がフィニッシュレンジ近くで痛み・制限を引き起こすが、症例によっては90°手前で痛みを訴えることもある。
臨床的示唆:局所圧痛、ACスプレー/シアーテスト陽性。
G. 胸椎後彎(円背)・姿勢性制限
解剖/運動学:胸椎の過度の後彎があると肩甲骨の上方回旋が機械的に制限され、屈曲が90°付近で頭打ちになる。高齢者や長時間デスクワーク者に多い。
臨床的示唆:姿勢観察で円背、胸椎可動域低下あり。
H. 神経性要因(頸椎由来・神経伸張痛)
解剖/運動学:頸椎椎間孔狭窄や神経根刺激で肩挙上時に放散痛が生じ、患者が屈曲を回避する。神経伸張テスト(上肢伸展テストなど)で誘発される場合がある。
臨床的示唆:頸部症状・神経学的所見(筋反射低下・痺れ)をチェック。
4. 臨床での評価フロー(実用的)
- 問診:発症機転(外傷か?徐々か?)、疼痛の性状・夜間痛、職業・スポーツ歴。
- 視診:姿勢(胸椎)、肩甲骨位置(翼状)を観察。
- ROM:能動・他動の肩屈曲、外旋・内旋を計測(角度を明記)。能動が90で、他動で↑するか否かを確認(他動でも止まる=構造的/被膜的要因)。
- 筋力検査:前三角筋、棘上筋、前鋸筋、僧帽筋をMMT。腋窩神経の感覚チェック。
- スペシャルテスト:Neer/Hawkins(インピンジメント)、スパーリング(頚性)、ACスプレー(AC関節)。
- 神経学的評価:痺れ・反射の変化。
- 画像/追加検査(必要時):単純X線(骨性変形)、超音波・MRI(腱板・滑液包)、CT(骨欠損)、神経伝導検査。
臨床ルール:
- 他動でほぼ正常なら「筋力不全/疼痛による能動低下」→筋力トレーニング+疼痛管理。
- 他動でも同程度制限があるなら「関節包・被膜拘縮・骨性変形」を疑う(凍結肩、OAなど)。
5. 治療・リハビリのポイント(段階的)
フェーズA:痛み緩和・可動域確保(急性〜亜急性)
- 目的:疼痛コントロール、炎症軽減、日常動作維持
- 手段:アイシング/温罨法、超音波やTENS(臨床で用いる場合)、鎮痛薬や注射(医師判断)、短期の活動調整。
- 運動:痛みの出ない範囲でのパスティックROM(自動補助運動)、肩甲骨のリラックストレーニング(低負荷で早期から行う)。
- 注意:凍結肩では無理な強制ROMは悪化することがある。
フェーズB:可動域改善・筋再教育(回復期)
- 目的:肩甲骨・GHの協調回復、筋力回復
- 主要アプローチ:
- 肩甲骨のモビライゼーション:前鋸筋・僧帽筋の促通(PNFパターン、抵抗付き)
- 後方カプセルストレッチ(横向きでの内旋+水平内転ストレッチなど)※棘上筋や肩峰下インピンジメントが主因のときは慎重に
- GH関節のマニュアルグレードⅢ〜Ⅳモビライゼーション(医療者実施):特に他動でも制限がある場合
- 段階的筋力トレーニング:前三角筋、棘上筋、ローテーターカフ、前鋸筋(アイソメトリクス→アイソトニクス)
- エクササイズ例(回数目安):
- 前鋸筋促通:肘伸ばして壁プッシュ(壁スライド)10回×3セット/日
- T挙上(肩甲帯安定)軽負荷 8–12回×2–3セット
- ケーブルやバンドでの前方挙上(痛みの無い範囲)10回×3セット
フェーズC:機能再統合・高負荷(仕上げ)
- 目的:作業/スポーツ特異的動作へ復帰、持久力向上
- 手段:複合動作、斜め挙上、投球モーションの段階的負荷増加、体幹との協調運動訓練。
6. 臨床的チェックリスト(すぐ使える)
- 他動で改善する → 筋力不足 or 痛み性制限
- 他動でも制限 → カプセル拘縮 or 骨性変形
- 肩甲骨上方回旋がない → 前鋸筋/僧帽筋の機能評価(長胸神経含む)
- 夜間痛が強く進行性 → 凍結肩を疑う
- 外傷後に急性で急に挙上不能 → 腋窩神経損傷や大きな腱板断裂検討
- 中間域(約60–120°)で痛い → インピンジメント可能性高し
まとめ(臨床的示唆)
肩屈曲が90°で止まる原因は単一ではなく、GH関節だけでなく肩甲骨の運動、筋力量、関節包・滑液包、神経状態、姿勢など多因子が絡みます。
評価では能動vs他動の差、肩甲骨運動、疼痛の位置・性質を丁寧に確認することが最短の近道です。
治療は「痛みコントロール→可動域回復→筋力・協調運動の再獲得」を段階的に行い、患者の日常・作業動作へつなげることが重要です。